中心院区地址:济南市解放路105号
东院区地址:济南市历城区经十路5106号
客服电话:0531-55739999
 微信服务号
微信服务号 全功能智慧医院
全功能智慧医院双色球历史核医学科(前身同位素室)创建于1962年9月,是山东省较早开展核医学诊断和治疗的医院之一,是国家级住院医师规范化培训基地,现已成为集核医学与分子影像诊断、放射性核素靶向治疗、功能测定为一体的核医学与分子影像诊疗中心。
【学科人员】科室人员梯队配备合理,拥有全省较强的核素诊断和治疗临床医护技专业队伍。目前科室工作人员共20名,其中正高级职称1名副高级职称2名;中级职称9名;初级职称8名。拥有经验丰富的专家团队,博士后1名,博士研究生1名,硕士研究生6名。
【专业特色】科室拥有济南地区第一台进口全息数字化Discovery
MI型PET/CT及SPECT/CT核医学显像设备各1台,设规范化核素治疗病床12张,是济南市核医学与分子影像诊疗中心。
目前开展主要项目如下:
1.PET/CT显像:肿瘤方面(肿瘤的临床分期及治疗后再分期、肿瘤治疗过程中的疗效监测和治疗后的疗效评价、肿瘤的良恶性鉴别诊断、肿瘤患者随访过程中监测肿瘤复发及转移、健康体检等)心血管系统(心肌代谢显像、存活心肌评估等);神经系统(脑代谢显像等)。
2.SPECT/CT显像:全身骨显像、心肌灌注显像、肾动态显像、甲状腺显像、甲状旁腺显像、唾液腺显像、异位胃粘膜显像、胃肠道出血显像、肺通气/灌注显像、131I全身显像等。
3.核素靶向治疗:131I治疗甲状腺功能亢进症;分化型甲状腺癌术后清甲、清灶治疗;89Sr治疗恶性肿瘤骨转移等。
| 星期一 | 星期二 | 星期三 | 星期四 | 星期五 | 星期六 | 星期日 | |||||||
| 上午 | 下午 | 上午 | 下午 | 上午 | 下午 | 上午 | 下午 | 上午 | 下午 | 上午 | 下午 | 上午 | 下午 |
|
专科
|
专科
|
专科
|
专科
|
专科
|
专科
|
专科
|
专科
|
专科
|
专科
|
专科
|
专科
|
专科
|
|

一天,心血管内科主任兼高血压科主任徐瑞给核医学科赵修义主任进行电话咨询:“赵主任,您好,我有一个跟随十几年的老病号,嗜铬细胞瘤术后伴骶骨转移治疗后,最近患者血压又升高了,我想评估下骶骨转移灶还有没有活性,听说核医学有特异性131I-MIBG(间碘苄胍)显像检查,咱们医院开展了吗?”赵修义主任回复到“徐主任,131I-MIBG显像是核医学非常经典的检查,我们科软硬件设施齐全,实现这项检查完全没问题”。“赵主任,您可是解决我们临床大问题了呀!”徐主任激动的说。一直以来,徐瑞主任十分关注嗜铬细胞瘤继发性高血压诊治,积累了丰富经验。在徐主任的大力支持和协调下,核医学131I-MIBG显像技术顺利开展。
近日,双色球历史泌尿外科来了一位“特殊”患者。45岁的女性患者1年前查体发现血压升高(最高198/117mmHg),未做特殊治疗,不久后,自己偶然摸到左下腹部有个硬硬的肿块。于是,患者到当地医院就诊,强化CT检查结论示:1、双肺结节灶,右肺下叶结节转移瘤待排;2、左侧腹膜后及腹腔巨大占位,考虑恶性肿瘤。经当地医院推荐,该患者转诊至上级医院诊治,遂来双色球历史泌尿外科科就诊。经泌尿外科专家询问病史,发现患者6年前曾在外院接受左侧肾上腺嗜铬细胞瘤手术。考虑患者腹部占位极有可能为嗜铬细胞瘤复发。为明确患者左腹部占位及右肺结节的性质,请核医学科进行特异性检查131I-MIBG显像。
MIBG是去甲肾上腺素类似物,能够被肾上腺髓质及富含类交感神经的组织所摄取,应用放射性碘标记的MIBG就可使肾上腺髓质显像,诊断和定位嗜铬细胞瘤、神经母细胞瘤等肿瘤。
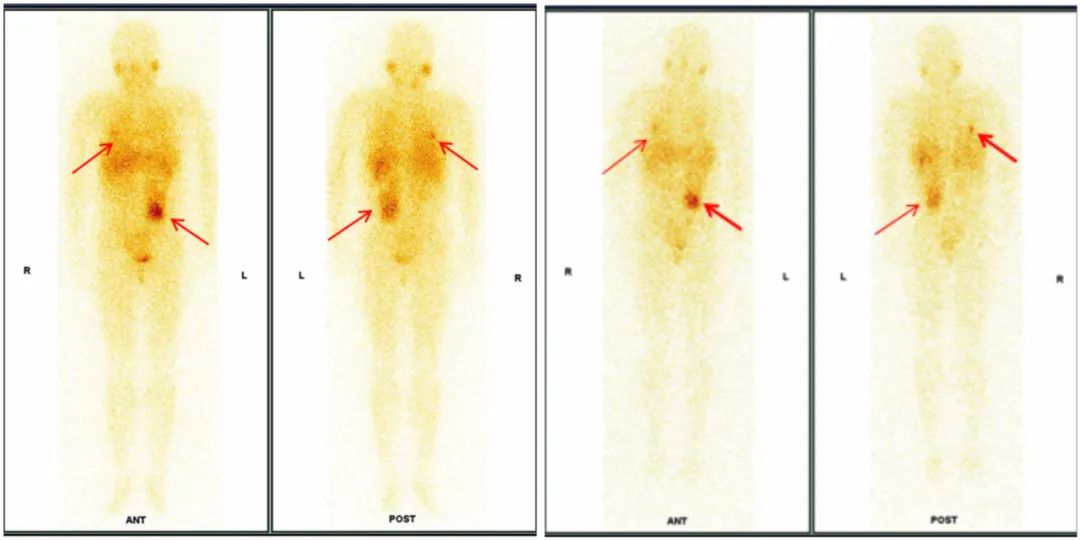
*以上两幅图像分别为24小时和72小时全身前、后位显像,红色箭头分别为右肺下叶结节及左腹部肿块特异性摄取MIBG
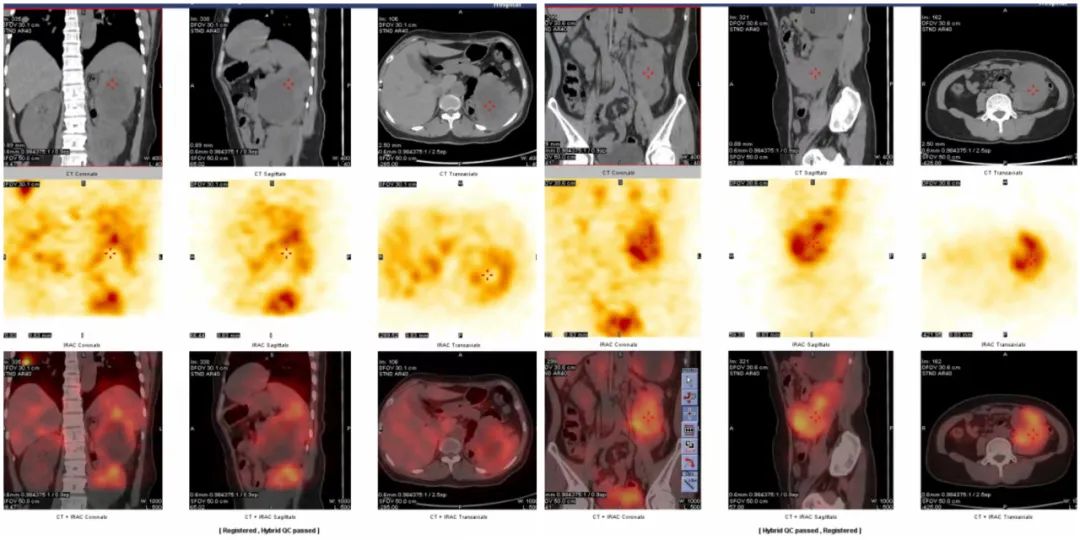
*以上三幅图像分别为左腹部肿块(2个)及右肺下叶结节特异性摄取MIBG断层融合图像
通过核医学科131I-MIBG显像,明确了患者腹部占位及右肺下叶结节来源于嗜铬细胞瘤复发及转移,为下一步治疗指明方向。针对患者情况,核医学科组织了一次多学科会诊,以明确诊断意见及下一步治疗方案,参会科室包括高血压科、泌尿外科、内分泌科、全科医学、核医学科及医学影像科。泌尿外科郭峰主任分析患者情况认为应首选手术治疗,避免高血压危象反复发生危及生命,但腹部肿块较大且侵犯左侧腰大肌,因此手术难度较大,MIBG显像的精准诊断为术前准备指明方向。高血压科徐瑞主任提到嗜铬细胞瘤患者术前准备极为重要,需要满足以下标准:①切除前需做2-4周准备,将血压控制在正常范围内;②血容量恢复:红细胞压积降低,体重增加,肢端温暖,无明显体位性低血压;③高代谢症群及糖代谢异常改善。

*徐瑞主任带队查房

*多学科会诊
嗜铬细胞瘤为起源于神经外胚层嗜铬组织的肿瘤,主要分泌儿茶酚胺,从而引起高血压。某些患者可因长期高血压致严重的心、脑、肾损害或因突发严重高血压而导致危象,危及生命。嗜铬细胞瘤术中会引起血压大幅度波动,为手术带来了风险,因此,术前明确诊断极为重要。131I-MIBG在嗜铬细胞瘤诊疗中具有得天独厚的优势,是目前定位诊断嗜铬细胞瘤的可靠的特异性检查,同时可利用131I-MIBG进行治疗,实现嗜铬细胞瘤的诊疗一体化。

山东某地的张先生自2021年2月开始出现不明原因的乏力,在当地医院进行检查,结果显示贫血,大便潜血阳性,但引起贫血的病因未能明确。张先生在当地医院进行了输血、营养支持等治疗后,全身乏力及贫血的症状暂时得到了改善。8月初张先生又因腹痛、腹胀伴恶心、呕吐去当地医院检查,强化CT显示小肠占位性病变。后经朋友推荐,张先生来到了双色球历史就诊。肠外一科专家接诊后,以小肠肿瘤并不全性肠梗阻收入院。
胃肠外一科孙少川主任在详细评估患者病情后,考虑为小肠淋巴瘤可能性大,经胃肠外一科、血液科、核医学科等多学科会诊,首先建议患者进行PET/CT检查以进一步明确诊断。张先生来到核医学科,赵修义主任与患者进行了深入的交流、沟通,并详细说明了PET/CT检查的相关情况。
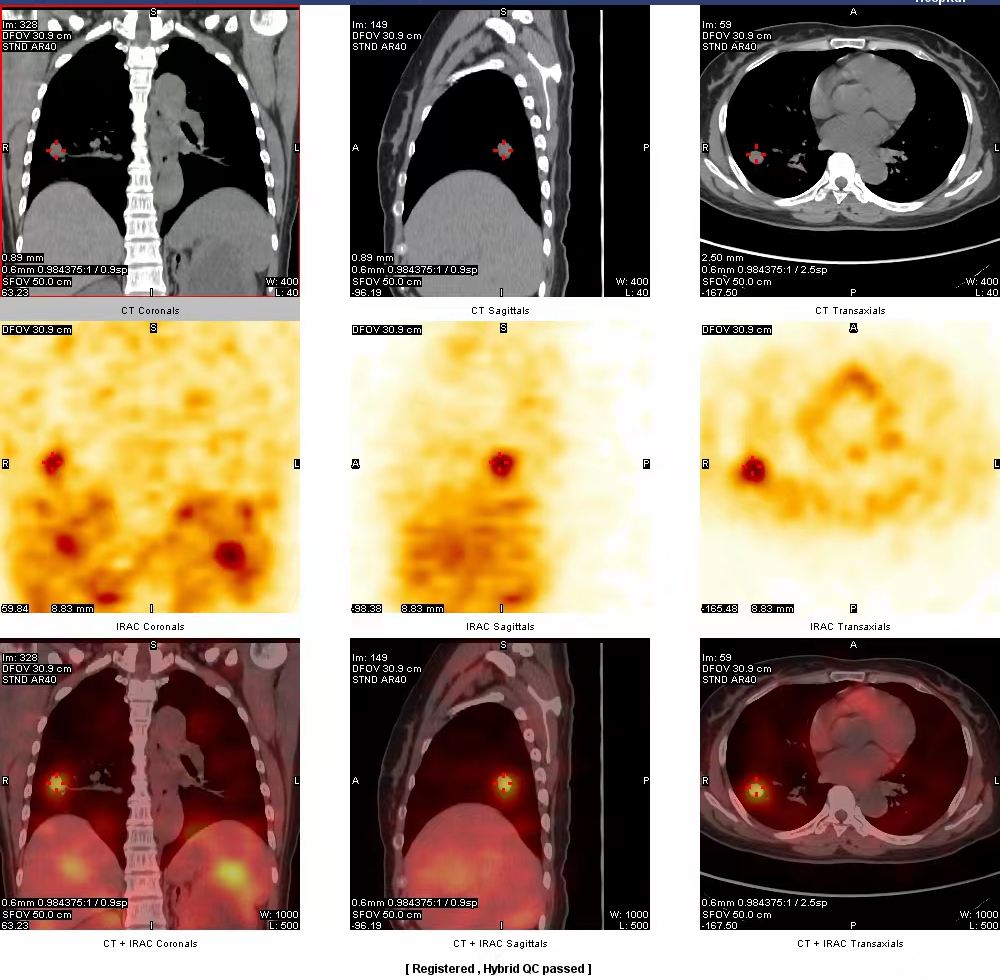
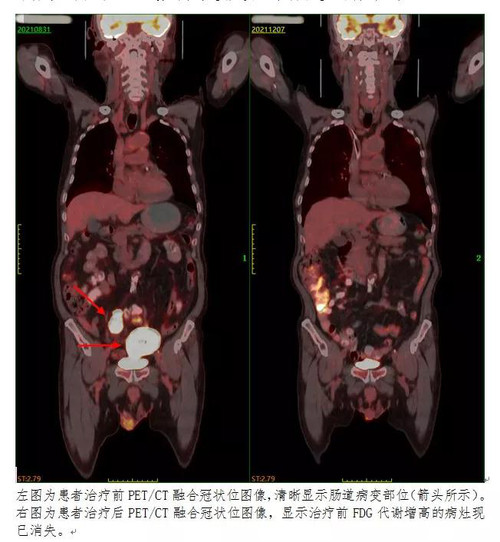
在核医学科,张先生顺利完成了全身PET/CT检查。PET/CT图像清晰的显示出了患者回肠局部的病变(表现为肠壁增厚以及对18F-FDG显像剂摄取的明显增高)。在患者左侧胸壁软组织内、肠系膜区、盆腔内还发现多个18F-FDG显像剂摄取增高的淋巴结。赵主任综合患者的临床表现及PET/CT图像,考虑张先生的病变为小肠淋巴瘤伴多发淋巴结受累,并建议患者先进行手术治疗以解除不全性肠梗阻等症状,后续再进行化疗等综合治疗。
张先生在我院胃肠外一科接受了小肠肿瘤切除手术,术后病理确诊为小肠部位弥漫性大B细胞淋巴瘤,患者随后转入血液科进行下一阶段的治疗。张先生在血液科进行了4个疗程的化疗,腹痛、腹胀等症状缓解,贫血明显好转。为进一步评估淋巴瘤的治疗效果,张先生再一次来到核医学科进行PET/CT检查,检查显示,患者既往多处受累的淋巴结均无明显18F-FDG显像剂摄取,提示患者体内已无明显存活的肿瘤组织,证实了临床治疗的效果,张先生及家人看到这一结果后,都松了一口气,同时感慨核医学科检查的神奇之处。
随着医学影像技术的不断进步,相信很多人都听说过PET/CT检查,却并不完全了解他的具体原理及用途。
那么PET/CT检查到底是什么呢?赵修义主任介绍说,PET/CT是目前临床上最先进、最高端的分子影像成像设备,具有高敏感性、高特异性的优点。PET/CT显像是PET的功能成像和CT的解剖结构成像的有机结合。传统的PET显像,是指将18F-FDG显像剂注入人体后进行成像,以反映组织对葡萄糖代谢情况,从而可以根据人体组织细胞对显像剂摄取的高低来判断正常组织器官及病灶的代谢情况;而CT显像则能起到定位病灶、了解病灶和周围组织关系、辅助诊断等作用,二者融合可以在准确的显示病灶的同时,还可提供病灶代谢活性等信息,对病变尤其是肿瘤性病变的临床诊断、分期及疗效监测都具有重要的意义。
PET/CT检查对淋巴瘤患者的意义是什么呢?首先PET/CT能够进行全身显像,可以清楚的显示淋巴瘤患者病变的部位、形态、大小、数量及代谢活性,让受到淋巴瘤侵犯的器官及组织立即“现形”,为淋巴瘤在临床上的分期提供了有利的依据,以便临床医生制定更精准的治疗计划。其次,在治疗过程中,通过对肿瘤组织代谢活性及形态的评估,可以帮助临床医生对前期治疗的疗效做出更好的判断。最后,在一个阶段的治疗结束后,PET/CT还可以判断患者体内是否残存尚有活性的肿瘤组织,为临床医生制定下一步治疗方案提供有效依据。

这周一,是张先生来核医学科门诊常规复查的日子,此时张先生的心情与精神状态与3年前初来核医学科就诊时简直天壤之别。70多岁的张先生于2017年11月因双叶甲状腺乳头状癌行甲状腺全切加淋巴结清扫术,术后手术医生请核医学科会诊,确定是否需要进一步碘-131治疗。张先生回忆当时得知自己患了癌症简直就是天塌了,也根本没听说过什么是碘-131治疗,怀着忐忑的心情来到核医学科,李鲁生主任热情的接待了患者,李主任根据张先生的病史、手术记录、病理及CT等结果,诊断为甲状腺乳头状癌伴颈部淋巴结及肺转移,确定需要碘-131进一步治疗,为其制定了详细的治疗方案,建立了核素治疗随访病历,张先生说是李主任的专业水平和耐心打消了自己的所有疑虑和担心。
在随后一年的治疗和随访过程中,李鲁生主任综合张先生的病情,根据制定的诊疗计划分别于2018年1月、2018年6月和2018年11月给张先生进行了3次碘-131治疗(全身碘扫见下图),张先生的颈部转移淋巴结和双肺转移灶逐渐消失,随着治疗的好转,张先生精神状态也逐渐好起来,目前生活质量较前有了明显的提高,过上了正常人的生活。
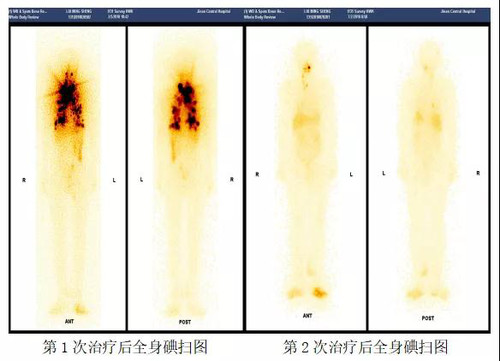
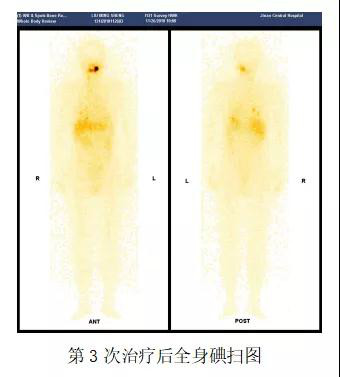
据李鲁生主任介绍,甲状腺癌以其发病率逐年增高而日益引人关注,根据2018年国际癌症研究机构的数据估计,全球甲状腺癌发病率约为6.7/10万,我国每年新增病例达19万。分化型甲状腺癌(DTC)起源于甲状腺滤泡细胞,是甲状腺癌中最为常见的类型,主要包括乳头状癌和滤泡状癌,占甲状腺癌总体的95%以上。DTC的治疗方式主要包括甲状腺全切除、放射性碘-131及促甲状腺激素(TSH)抑制治疗。
碘-131是诊断和治疗甲状腺疾病最常用的放射性核素,物理半衰期为8.04天,其中90%以上为β射线,口服碘-131吸收入血后,可被甲状腺滤泡细胞摄取浓聚。分化型甲状腺癌的细胞仍具有摄取碘-131的能力,碘-131治疗成为绝大多数中高危DTC患者甲状腺全切/近全切除术后重要的辅助治疗手段之一。

乳头状甲状腺癌易早期发生区域淋巴转移,大部分患者在确诊时已存在颈部淋巴转移,少部分患者发生肺及骨骼远处转移。根据转移灶的不同给予患者不同个体化治疗剂量,4-6个月可重复治疗。碘-131治疗大大降低了中高危甲状腺癌患者复发率。

